Le malattie della retina: Terapia fotodinamica
UNA CURA, UNA REALTA', UNA SPERANZA
Che cos'è la terapia fotodinamica (PDT)?
La terapia fotodinamica è essenzialmente una speranza. Una nuova possibilità di cura per una malattia con gravi implicazioni visive, una variabile psicologicamente determinante. Una chance, se consideriamo che le indicazioni attuali di questa terapia sono le maculopatie complicate da una neovascolarizzazione sottoretinica(CNV) non trattabili con la attuale laser terapia. E la percentuale di CNV non trattabili, nonostante l'angiografia con verde indocianina abbia aumentato le possibilità di terapia laser, risulta circa del 60-70%, pertanto molto elevata.
I risultati di terapie alternative al laser nelle CNV subfoveali sono generalmente molto deludenti. La escissione chirurgica, così come tradizionalmente descritta da Thomas, è stata praticamente abbandonata per i gravi effetti collaterali e viene effettuata sempre più raramente e solo in casi selezionati. Altre terapie chirurgiche, come la traslocazione maculare, sono ancor più invasive ed hanno una curva di apprendimento lunga; anche la radioterapia non sembra particolarmente utile. E' appena terminato lo studio sull'interferone che come sappiamo non ha portato positivi effetti sulla cura delle maculopatie. Altre terapie farmacologiche sono in corso di sperimentazione, come la talidomide o come il gruppo degli inibitori della angiogenesi, angiostatina ed endostatina. Anche la TTT, cioè la termoterapia transpupillare sta fornendo risultati contraddittori.
Con queste premesse la PDT può rappresentare sin da subito una valida
alternativa alla fotocoagulazione laser.
Scopo della terapia è la chiusura selettiva dei neovasi coroideali senza il danno alle strutture vicine, così
come avviene con il laser convenzionale. Le modalità del trattamento avvengono in due fasi.
Nella prima viene iniettato endovena un farmaco (Visudyne-CibaVision-liposomal BPD-M verteporfina) che si lega
ai recettori endoteliali, recettori che sono particolarmente abbondanti nella CNV. Questo colorante ha un picco
di assorbimento della luce a 690 nanometri ed in tale senso ha luogo la seconda fase che prevede che la zona neovascolare venga "irradiata" da un laser a diodi a bassa intensità per circa 80 secondi con selettiva
distruzione della CNV.
Il farmaco viene totalmente escreto in 24 ore ed in tale periodo, essendo la sostanza fotosensibile, è sconsigliata
l'esposizione alla luce solare. Purtroppo nei 2-3 mesi successivi al trattamento è praticamente la regola
che si verifichino recidive tali da richiedere un nuovo trattamento. Qual è il meccanismo di azione della PDT?
Il farmaco iniettato in vena si lega selettivamente all'endotelio della CNV.
Il colorante, eccitato dalla luce laser di appropriata lunghezza d'onda, produce radicali ossigeno con
degranulazione delle cellule e successiva chiusura dei vasi. In tal modo i capillari retinici sovrastanti,
adiacenti e l'albero vascolare coroideale sottostante non vengono coinvolti. Questo concetto non sembra
facilmente applicabile in vivo e comunque alcuni studi hanno dimostrato come nelle scimmie si verifichi anche
un danno della coriocapillare sottostante.
Ultimamente è stata proposta una nuova teoria. Flower ha suggerito che i radicali prodotti dalla terapia
distruggessero i globuli rossi localizzati nella CNV e l'emoglobina così rilasciata fungesse da vasocostrittore
sulle cellule endoteliali della CNV. Anche i vasi circostanti verrebbero danneggiati ma essendo di più ampie
dimensioni e con una emodinamica più attiva non subirebbero danni devastanti.
La terapia fotodinamica nelle degenerazione maculare senile
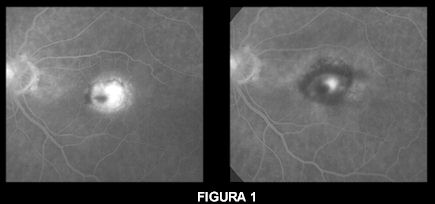 Diminuzione delle attività della neovascolarizzazione (visibile come l'area bianca al centro della foto) dopo la Fotodinamica in un caso di degenerazione maculare senile
Diminuzione delle attività della neovascolarizzazione (visibile come l'area bianca al centro della foto) dopo la Fotodinamica in un caso di degenerazione maculare senile
I risultati del trial clinico dello studio TAP ad un anno riportano che il 61% dei pazienti trattati contro il 46% del placebo aveva mantenuto un visus stabile o migliore. In particolare il trattamento si è dimostrato utile in CNV ben definite. Gli effetti collaterali sono stati molto modesti ed hanno incluso dei disturbi visivi transitori (18%), alterazioni cutanee nel punto di inoculazione (13%) e fotosensitività (3%).
L'analisi dei risultati a 2 anni ha confermato la tendenza, già emersa con i risultati preliminari ad un anno, a favore dell'efficacia della PDT con verteporfina nel ridurre la percentuale di pazienti che perdono meno di tre linee di visione paragonata al placebo (53% vs 38%). Analogamente, la percentuale di pazienti con grave perdita visiva a due anni è risultata significativamente minore nel gruppo di occhi trattati rispetto ai placebo (82% vs 70%), ma con un lieve calo del numero di occhi (3%) rispetto ai risultati ad un anno. La maggiore efficacia della terapia era nelle lesioni neovascolari di tipo classico mentre non è stato possibile trarre alcun tipo di conclusione sulle lesioni interamente occulte poiché non previste tra i criteri di inclusione. Era presente comunque una differenza a favore del gruppo dei pazienti trattati con verteporfina.
Anche i risultati angiografici forniscono la conferma dei benefici della PDT sulla riduzione della perdita visiva dopo due anni di terapia rispetto al placebo. Il beneficio maggiore si è verificato per le CNV con lesione prevalentemente classica ed in quelle composte unicamente da componente classica. Tuttavia, anche dopo aver eliminato dal sottogruppo le lesioni interamente classiche, i benefici in termini di acuità visiva, sensibilità al contrasto e comportamento angiografico delle CNV prevalentemente classiche, ma con componente occulta, sono sempre risultati significativamente migliori rispetto al placebo.
I principali effetti collaterali riportati nello studio sono molto scarsi e sono in relazione soprattutto allo stravaso del liquido dalla vena, a reazioni di fotosensibilizzazione, mentre il rilievo di un forte mal di schiena in alcuni pazienti in realtà non ha comportato quasi mai la necessità di dover sospendere la terapia. Il calo della vista segnalato dallo studio è pari all'1-2%, e pertanto è molto basso, e ci consente di poter affermare che l terapia fotodinamica con verteporfina è una forma di trattamento selettivo che non determina un danno ai fotorecettori e all'epitelio pigmentato a seguito di ritrattamenti con cadenza trimestrale.
Il numero medio di ritrattamenti per paziente nel secondo anno di studio (2.2) è risultato inferiore a quello del primo anno (3.4).
In breve, i risultati favorevoli a due anni dello studio TAP rafforzano l'evidenza clinica che la verteporfina è efficace e sicura nel ridurre il rischio di calo visivo in occhi affetti da CNV subfoveale secondaria alla DMLE di tipo prevalentemente classico, con o senza componente occulta.
La terapia fotodinamica nelle degenerazione maculare senile
 Diminuzione delle attività dellaneovascolarizzazione (visibile come l'area bianca
al centro della foto) dopo la Fotodinamica in un caso di miopia elevata attualmente è stato pubblicato lo studio VIP che ha arruolato 120 pazienti con degenerazione maculare miopica in parte trattati con verteporfina e in parte con placebo.
I risultati ad 1 anno indicarono una riduzione pari ad almeno il 50% del rischio di perdere 8 o più lettere
(circa 1.5 linee: 56% per il placebo vs 28% vs Visudyne) come anche del rischio di perdere 15 o più lettere
(circa 3 linee: 33% vs 14%, rispettivamente). La maggior parte della perdita visiva nel gruppo assegnato alla
verteporfina si verificò nei primi 6 mesi, mentre la perdita nel gruppo placebo si protrasse sino ad 1 anno. Un
miglioramento di almeno 3 linee venne riscontrato nel 6% degli occhi assegnati alla verteporfina e nel 3% per il
placebo.
Diminuzione delle attività dellaneovascolarizzazione (visibile come l'area bianca
al centro della foto) dopo la Fotodinamica in un caso di miopia elevata attualmente è stato pubblicato lo studio VIP che ha arruolato 120 pazienti con degenerazione maculare miopica in parte trattati con verteporfina e in parte con placebo.
I risultati ad 1 anno indicarono una riduzione pari ad almeno il 50% del rischio di perdere 8 o più lettere
(circa 1.5 linee: 56% per il placebo vs 28% vs Visudyne) come anche del rischio di perdere 15 o più lettere
(circa 3 linee: 33% vs 14%, rispettivamente). La maggior parte della perdita visiva nel gruppo assegnato alla
verteporfina si verificò nei primi 6 mesi, mentre la perdita nel gruppo placebo si protrasse sino ad 1 anno. Un
miglioramento di almeno 3 linee venne riscontrato nel 6% degli occhi assegnati alla verteporfina e nel 3% per il
placebo.
Il buon profilo di sicurezza della PDT con verteporfina è stato confermato anche per la miopia patologica. L'incidenza
di eventi avversi è stata persino inferiore allo studio TAP; in particolare non si è avuto alcun caso di riduzione
del visus (almeno 4 linee) entro 7 giorni dalla PDT.
Il fatto che 2/3 degli occhi assegnati al placebo avessero perso meno di 15 lettere ad 1 anno conferma che la CNV miopica
ha un decorso più benigno di quella associata ad AMD. E' quindi necessaria una accurata selezione dei pazienti da
trattare per ottimizzare i benefici ottenibili dal trattamento.
Il farmaco è attualmente registrato anche in Italia. E' consentito l'uso del farmaco gratuitamente in centri
convenzionati e comunque solo per le lesioni neovascolari per le quali il ministero ha dato la sua approvazione e cioè
subfoveali, con precisi protocolli di visus e dimensioni, nella degenerazione maculare senile con CNV classiche o prevalentemente classiche,
e nella degenerazione
maculare miopica.
Pertanto non è possibile il rimborso in altre patologie o nelle CNV occulte o per CNV non subfoveali. Tantomeno non
è possibile un ricovero in quanto la prestazione è tipicamente ambulatoriale e non ha dimostrato effetti collaterali
o reazioni anafilattiche tali da richiedere un ricovero. Nelle altre forme è possibile il trattamento ma solo in
centri privati.
La terapia fotodinamica è attualmente un valido trattamento della degenerazione maculare complicata da neovasi
sottoretinici almeno in casi particolari.
Sicuramente aver a disposizione una alternativa terapeutica porterà allo sviluppo di nuovi medicamenti anche con
il risultato di diminuire i costi della PDT che sono ancora elevati.
Bibliografia
- Miller JW et al. Photodynamic therapy with verteporfin for choroidal neovasularization
caused by age-related macular degeneration. Results of a single treatment in a phase 1 and
2 study. Arch Ophthalmol, 1999,117:1161-1173
- Pece A, Brancato R, Avanza P, Camesasca F, Galli L. Laser photocoagulation of choroidal
neovascularization in pathologic myopia: long term results. Int Ophthalmol
1995;18:339-344.
- Photodynamic therapy of subfoveal choroidal neovascularization in pathologic myopia
using verteporfin. two-year results -VIP report No. 4. VIP Study Group. Invest Ophthalmol
Vis Sci (Suppl.)2001;42:304.
- Schmidt-Erfurth U et al.Photodynamic therapy with verteporfin for choroidal
neovasularization caused by age-related macular degeneration. Results of retreatments in a
phase 1 and 2 study. Arch Ophthalmol, 1999,117:1177-1187
- Schmidt-Erfurth U, Miller JW, Sickenberg M, et al. Photodynamic therapy of choroidal
neovascularization caused by age-related macular degeneration: results of retreatments in
a phase 1 and 2 study. Arch Ophthalmol. 1999;117:1177-1187.
- Sickenberg M, Schmidt-Erfurth U, Miller JW, Pournaras CJ, Zografos L, Piguet B, et al. A
preliminary study of photodynamic therapy using verteporfin for choroidal
neovascularization in pathologic myopia, ocular histoplasmosis syndrome, angioid streaks,
and idiopathic causes. Arch Ophthalmol. 2000;117:327-336.
- Slakter J, and VIP Study Group. Photodynamic therapy of subfoveal choroidal
neovascularization in pathologic myopia with verteporfin: study design and baseline
characteristics in the VIP randomized clinical trial [abstract]. Invest Ophthalmol Vis
Sci. 1999;40:S401.
- TAP Study Group. Photodynamic therapy of subfoveal choroidal neovascularization in
age-related macular degeneration with verteporfin: one-year results of 2 randomized
clinical trials. TAP Report 1. Arch Ophthalmol. 1999;117:1329-1345.
- TAP Study Group. Photodynamic Therapy of Subfoveal Choroidal Neovascularization in
Age-Related Macular Degeneration with Verteporfin: 2 Year Results of 2 Randomized Clinical
Trials-TAP report 2. Arch Ophthalmol 2001; 119:198-207.
- VIP Study Group. Photodynamic therapy of subfoveal choroidal eovascularization in
pathologic myopia with verteporfin. 1-year results of a randomised clinical trials-VIP
report No. 1. Ophthalmology 2001;108:841-852.
- VIP Study Group. Verteporfin therapy of subfoveal choroidal neovascularization in
age-related macular degeneration: two-year results of a randomized clinical trial
including lesions with occult with no classic choroidal
neovascularization—Verteporfin in photodynamic therapy report 2. Am J Ophthalmol
2001;131:541–560.
- Pece A, Isola V. La Terapia Fotodinamica. 2001 Ed Lauri.
